RANDAI IR JŲ GYDYMAS
Pasaulyje kasmet, sugijus žaizdoms, įvairaus dydžio randų lieka 100 x 10⁶ pacientų:
55 x 106 - po planinių chirurginių operacijų;
25 x 106 - po skubių chirurginių operacijų;
20 x 106 - po įvairių traumų, nudegimų ar kitų priežasčių.
Žaizdoms gijant įprastai, susiformuoja normalūs randai - siauri (iki 2 mm pločio), lygūs, nedaug besiskiriantys nuo aplinkinės odos ir nekeliantys pacientams nemalonių pojūčių. Tokių randų gydyti nereikia. Organizmui neadekvačiai reaguojant į odos traumavimą, vystosi hipertrofiniai ir keloidiniai randai. Nenormalus randėjimas pirmą kartą buvo aprašytas 1700 m. p.m.e. Smith papiruse. Keloidinių ir hipertrofinių randų terminus 18 a. pasiūlė prancūzų dermatologijos pradininkas Jean-Louis Alibert, (1768-1837),

o pirmieji išsamūs klinkiniai ir eksperimentiniai tyrimai atlikti prėjusio amžiaus septintajame ir aštuntajame dešimtmečiuose ( Mancini et al., 1962; Peacock et al., 1970).
Žaizdų gijimas – daugiapakopis ir ilgalaikis procesas, pagrįstas sudėtingu biocheminiu savireguliacijos mechanizmu, kuriame dalyvauja kraujo ir odos ląstelės, išskiriančios biologiškai aktyvias medžiagas, nulemiančias normalų ar hipertrofuotą žaizdos randėjimo procesą, normalių ar hipertrofinių bei keloidinių randų formavimąsi, pavaizduotą paveiksle 1.
Pav 1.

Manoma, jog randų formavimęsi gali būti išskirtos trys fazės:
- uždegiminė, trunkanti 48 – 72 valandas;
- ląstelių proliferacijos, trunkanti 3 – 6 savaites;
- odos matricos remodeliacijos, trunkančios 6 – 12 mėn.
Sužeidus odą, prasideda kraujavimas ir krešumą lemiančios kraujo ląstelės trombocitai, uždegiminės fazės pradžioje degranuliuojasi, išskirdamos citokinus:
- transformuojančius augimo faktorius (TAF – TGF-β 1 ir TGF-β2 - transforming growth factor - angl.).
- epidermio augimo faktorių (EAF-EGF – epidermal growth factor - angl.);
- insulinui panašų augimo faktorių (INAF – IGF – 1- insulinlike growth factor – angl.);
- trombocitų išskiriamą augimo faktorių (TIAF – PDGF – platelet derived growth factor - angl.)
Pirmojoje, uždegiminėje žaizdos gijimo fazėje citokinai veikia kaip chemotaksinės medžiagos, pritraukdami į žaizdą neutrofilų, makrofagų, epitelio, endotelio ląstelių, fibroblastų ir kamieninių ląstelių, pradėdami žaizdos randėjimo procesą, susiformuoja krešulys. Dauginantis minėtoms kraujo ir odos ląstelėms, fibroblastai pradeda sintetinti žaizdos regeneracinį – granuliacinį audinį – ekstraląstelinę matricą, sudarytą iš prokolageno, elastino, proteoglikanų, hialurono rūgšties, sukuriamos palankios sąlygos naujų kraujagyslių įaugimui. Dalis fibroblastų pavirsta miofibroblastais, kontroliuojančiais žaizdos traukimąsi, formuojantis pirminiam randui. Iš ekstraląstelinės matricos pertekliaus formuojasi III – o tipo nebrandus kolagenas, ilgainiui virstantis I tipo (brandžiu) kolagenu, žaizda sugija.
Normaliai gijant žaizdai, iš pirminio krešulio susiformuoja granuliacinis audinys (ekstraląstelinė matrica), nusistovi pusiausvyra tarp proliferuojančios ir degraduojančios jos dalių, o minėtai pusiausvyrai sutrikus, randėjimas sutrinka, susiformuoja hipertrofiniai ar keloidiniai randai.
Hipertrofiniai ir keloidiniai randai vizualiai yra sunkiai atskiriami, tačiau turi esminių epidemiologinių, morfologinių, klinikinės eigos ir gydymo taktikos skirtumų, kuriuos pateiksime lentelėse 1,2.
Hipertrofinių ir keloidinių randų ypatybės
Lentelė 1
|
Požymis |
Hipertrofiniai randai |
Keloidiniai randai |
|
Traumos vieta |
Atitinka pirminės odos traumos ribas. |
Užima didesnį plotą, nei pirminės odos traumos ribos. |
|
Formavimosi laikas |
Pradeda formuotis 4-8 sav. po pirminės traumos ir sparčiai didėja iki 6 mėn., vėliau per kelis metus regresuoja. |
Formuojasi lėtai – kelis metus, savaime neregresuoja. |
|
Išvaizda |
Linijiniai, atitinkantys pirminės žaizdos formą. Papulės ar mazgai. Niežti. |
Ribos aiškios, netaisyklingos. Kieti. Paviršius lygus, blizgus. Rausvi, kartais hiperpigmen-tuoti. Niežti, skauda. |
|
Epidemiologija |
Operacinėse žaizdose išsivysto 40-70%, nudegiminiuose randuose – 33 - 91% hipertrofinių randų. |
6-16% juodaodžių turi polinkį keloidinių apgamų susidarymui. JAV afro-amerikiečiams keloidinių randų būna 1:30, o kitoms etninėms grupėms 1:625 pacientų (Barrett, 1977). Keloidų nebūna albinosams. Keloidinių randų dažniausiai turi A(II) kraujo grupės pacientai. |
|
Dažniausia vieta (lokalizacija) |
Pečiai, kaklas, krūtinė, keliai, kulkšnys. |
Krūtinė, pečiai, ausų speneliai, žastai, skruostai. |
|
Morfologija |
Dominuoja plonos III-o tipo kolageno skaidulos, taisyklingai išsidėstę lygiagrečiai epidermio paviršiui, stebimi gausūs miofibroblastų mazgai su mukopolisacharidais. PCNA biomarkerio titras žemas |
Matomos storos, netaisyklingai išsidėstę I ir III kolageno tipų skaidulos be miofibrablastinių mazgų ir mukopolisacharidų. Kraujotaka skurdi, yra pavienių išsiplėtusių kraujagyslių. PCNA biomarkerio titras aukštas |
|
Paveldimumas |
Ryšio nepastebėta |
Daugiau kaip 50% pacientų, turinčių keloidų, šeimyninė anamnezė teigiama |
Hipertrofinių ir keloidinių randų profilaktika ir gydymo metodai
Normalių randų gydyti nereikia. Hipertrofinių ir keloidinių randų profilaktikai ir gydymui skiriama daug dėmesio. tačiau tarptautinės profilaktikos ir gydymo rekomendacijos parengtos tik pastarąjį dešimtmetį, autoriams pripažįstant, jog vis dar trūksta metodologiniu požiūriu kokybiškų studijų ( Mustone T. Et al, 2002; Durani P. et al., 2008).
Hipertrofiniai ir keloidinii randai: profilaktikos ir gydymo metodų apžvalga
Lentelė 2
|
PROFILAKTIKA IR GYDYMAS |
|
|
Metodas |
Komentaras |
|
Kompresinė terapija
|
Hipertrofinių ir keloidinių randų profilaktika po nudegimų, auskarų įvėrimo. Pastovus 15 – 40 mm Hg stulpelio slėgis 23 val./parą 6 mėn.. Pritaikymas ribotas: pacientui sukelia funkcinių nepatogumų. |
|
Silikoninės plokštelės
|
Naudojamos nuo 1981 m.. Hipertrofinių ir keloidinių randų profilaktika. Gydyti pradedama po žaizdos sugijimo (epitelizacijos) praėjus 2 sav.. Plokštelės klijuojamos ant rando ≥ 12 val./parą, 2 mėn. Metodas neveiksmingas seniems hipertrofiniams ir keloidiniams randams gydyti. |
|
Silikono žele, tepalai
|
Cimeosil, Dermatix,Kelo-cote® - pradedami naudoti 2 - ą sav., po žaizdos sugijimo (epitelizacijos) – tepama plonai 2 k./dieną, gydymo trukmė 2 – 3 mėn.. Kelo-cote® spray – purškiami dideli odos plotai. Sunkiais atvejais gydymas silikono preparatais gali būti ilgalaikis, trukti 12 - a ir daugiau mėnesių. |
|
Flavonoidai
|
Contractubex - pradedamas naudoti 2 – ą savaitę, po žaizdos sugijimo (epitelizacijos) – tepama plonai 2 k./dieną, 4 – 6 mėn. NAUDOJAMAS PROFILAKTINIAMS, O NE GYDOMIESIEMS TIKSLAMS! |
|
GYDYMAS |
|
|
Metodas |
Komentaras |
|
Kortikosteroidų injekcijos į randus |
Naudojamos nuo XX-o a. šeštojo dešimtmečio vidurio, pasižymi stipriu priešuždegiminiu veikimu, slopina kolageno, gliukozaminoglikanų sintezę, fibroblastų augimą bei skatina jų degeneraciją. Veiksmingiausias keloidinių randų gydymo metodas, o hipertrofiniai randai gydomi pasirinktinai. Naudojamos kortikoidų injekcijos (10 – 40 mg/ml), gausiai infiltruojant randinį audinį. Galima kombinuoti su chirurginiais, lazeriniais randų gydymo būdais, krioterapija. Komplikacijos – odos ir poodžio atrofija, teleangiektazijos. Kortikosteroidų tepalų efektyvumas menkesnis. Pastaruoju metu gerų keloidinių ir hipertrofinių randų gydymo rezultatų pasiekta naudojant HSE preparatus - hidrokortizono, silikono ir vit. E mišinius (Ogawa R., 2010). |
|
Krioterapija |
Naudojami skysto azoto kontaktiniai (aplikaciniai) ar purškimo metodai. Ciklų trukmė: 10 – 20 s. Veiksmingiausias hipertrofi-nių randų gydymo metodas. Keloidiniai randai gydomi kombinuojant krioterapiją ir kortikosteroidų injekcijas. Geriausių rezultatų pasiekiama gydant nedidelius randus. Komplikacijos: šlapia nekrozė, pūslės, skausmas, odos dischromijos, atrofija. |
|
Chirurginiai metodai (ekscizijos) |
Pasitelkiant „W“, „Z“ ir kt. odos plastikos metodus, sumažinamas audinių tempimas. Efektyvūs gydant hipertrofinius randus. Keloidinių randų gydymui naudojami tik kombinuojant su kitais metodais, monoterapijos atveju recidyvų būna 45 – 100% atvejų. |
|
Jonizuojanti radiacija |
Naudojama trumpažidininė spindulinė terapija, suminė dozė: 15 - 40 Gy. Efektyvi kaip papildomas gydymo metodas po keloidų ekscizijos. Komplikacija: po švitinimo praėjus 15 – 20 metų gali išsivystyti odos vėžys švitinimo lauke. |
|
Lazerinė chirurgija |
Geriausių rezultatų gydant hipertrofinius ir keloidinius randus pasiekta naudojant impulsinį dažų lazerį (PDL - pulsed dye laser – angl.), bangos ilgis 585 nm, elektromagnetinio spinduliavimo dozei svyruojant tarp 4,5 – 7,5 J/cm2. |
|
Interferonas (INF - α2b) |
Į hipertrofinius ar keloidinius randus leidžiamas 2 kartus/dieną po 1,5 – 2 x 106 IU, kurso trukmė 4 – ios dienos. Preparatas brangus, tai riboja platesnį jo panaudojimą. Komplikacijos: gripo simptomai, injekcijos skausmingos. |
|
5 – Fluorouracilas (5 – FU) |
Į hipertrofinius ar keloidinius randus suleidžiama vienkartinė 5 – FU 50 mg/ml/ sav. dozė. Kurso trukmė 12 savaičių. Būtina periferinio kraujo rodiklių kontrolė. Injekcija skausminga. Pirmasis šį metodą 1999 m. pristatė amerikečių dermatologas T. Fitzpatrick. |
|
Bleomicinas |
Tiesioginis kolageno sintezės inhibitorius, per mėnesį į keloidinius ar hipertrofinius randus suleidžiamos 3 – 5 preparato injekcijos, dozę apskaičiuojant pagal paciento kūno plotą. Šiuo būdu pasiekta 69,4% keloidinių randų regresija (Espana A. et al., 1996). Komplikacijos: kraujodaros slopinimas, odos atrofija ir hiperpigmentacija. |
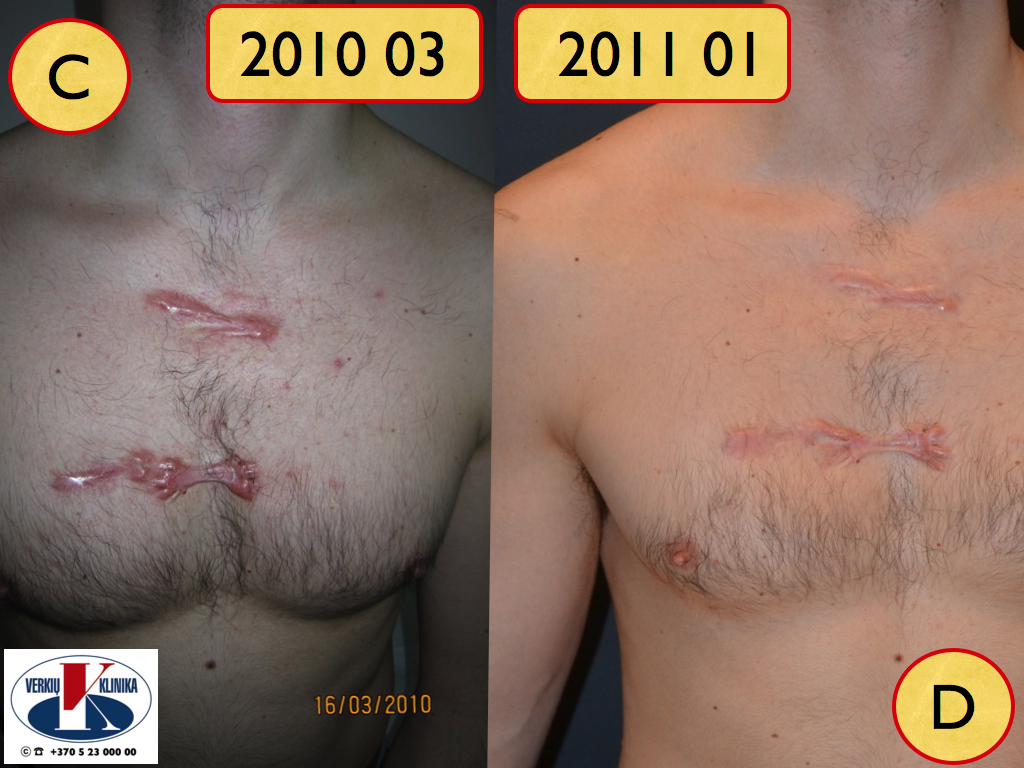
Keloidinių ir hipertrofinių randų gydymas yra aktuali, medicinos praktikoje nuolatinio dėmesio susilaukianti tema. Trumpai apžvelgėme geriausius, tarptautiniu mąstu pripažintus gydymo metodus. Šiuos metodus Verkių klinikoje siūlome savo pacientams. Pateikiame paciento, turėjusio daugybinių keloidinių randų krūtinėje, gydymo kortikosteroidų injekcijomis (Kenalogu) ir silikono preparatais, rezultatus. Pabrėžiame, jog visiškas hipertrofinių ar keloidinių randų panaikinimas yra sunkiai pasiekiamas, tačiau paciento būklės pagerėjimo, simptomų palengvinimo, pasiekti galima.
Literatūra:
1. McCarty M. An evaluation of evidence regarding application of silicone gel sheeting for the management of hypertrophic scars and keloids.J Clin Aesthet Dermatol 3 (11):39-43, 2010
2. Gauglitz GG, Korting HC, PavicicT, Ruzicka T, Jeschke MG. Hypertrophic Scarring and Keloids: Pathomechanisms and Current and Emerging Treatment Strategies. Mol Med 2011 1-2;17(1-2):113-125
© Dr. Laimonas Jazukevičius, 2010